- 今回は医師の指示がいらない特定看護師についてまとめました。
![]()
目次
1.特定行為の概要
特定行為区分(21区分)と特定行為(38行為)に関して医師の手順書があれば医師の指示なしに医療行為を行うことができます。
厚生労働省のホームページには制度の趣旨について、こう説明があります。
「2025年に向けて、さらなる在宅医療等の推進を図っていくためには、個別に熟練した看護師のみでは足りず、医師又は歯科医師の判断を待たずに、手順書により、一定の診療の補助(例えば脱水時の点滴(脱水の程度の判断と輸液による補正)など)を行う看護師を養成し、確保していく必要があります。
このため、その行為を特定し、手順書によりそれを実施する場合の研修制度を創設し、その内容を標準化することにより、今後の在宅医療等を支えていく看護師を計画的に養成していくことが、本制度創設の目的です」(厚生労働省ホームページより抜粋)。
以上のことからよりタイムリーに医療、看護を提供することが可能になると思います。
【制度の対象となる場合の診療の補助行為実施の流れ】
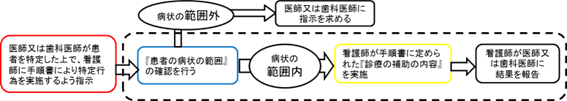
厚生労働省ホームページより
以上のことより国の特定行為看護師への期待がわかります。手順書の範囲内ではありますが看護師自身の判断で医療行為を行うことが可能というです。
2.特定行為とは
特定行為は、診療の補助であり、看護師が手順書により行う場合には、実践的な理解力、思考力及び判断力並びに高度かつ専門的な知識及び技能が特に必要とされる次の38行為です。
(注)「歯科医行為」の場合は「医師」を「歯科医師」と読み替えるものとする。
| 特定行為 | 特定行為の概要 |
| 経口用気管チューブ又は経鼻用気管チューブの位置の調整 | 医師の指示の下、手順書により、身体所見(呼吸音、一回換気量、胸郭の上がり等)及び検査結果(経皮的動脈血酸素飽和度(SpO 2)、レントゲン所見等)等が医師から指示された病状の範囲にあることを確認し、適切な部位に位置するように、経口用気管チューブ又は経鼻用気管チューブの深さの調整を行う。 |
| 侵襲的陽圧換気の設定の変更 | 医師の指示の下、手順書により、身体所見(人工呼吸器との同調、一回換気量、意識レベル等)及び検査結果(動脈血液ガス分析、経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、酸素濃度や換気様式、呼吸回数、一回換気量等の人工呼吸器の設定条件を変更する。 |
| 非侵襲的陽圧換気の設定の変更 | 医師の指示の下、手順書により、身体所見(呼吸状態、気道の分泌物の量、努力呼吸の有無、意識レベル等)及び検査結果(動脈血液ガス分析、経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、非侵襲的陽圧換気療法(NPPV)の設定条件を変更する。 |
| 人工呼吸管理がなされている者に対する鎮静薬の投与量の調整 | 医師の指示の下、手順書により、身体所見(睡眠や覚醒のリズム、呼吸状態、人工呼吸器との同調等)及び検査結果(動脈血液ガス分析、経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、鎮静薬の投与量の調整を行う。 |
| 人工呼吸器からの離脱
|
医師の指示の下、手順書により、身体所見(呼吸状態、一回換気量、努力呼吸の有無、意識レベル等)、検査結果(動脈血液ガス分析、経皮的動脈血酸素飽和度(SpO 2)等)及び血行動態等が医師から指示された病状の範囲にあることを確認し、人工呼吸器からの離脱(ウィーニング)を行う。 |
| 気管カニューレの交換
|
医師の指示の下、手順書により、気管カニューレの状態(カニューレ内の分泌物の貯留、内腔の狭窄の有無等)、身体所見(呼吸状態等)及び検査結果(経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、留置されている気管カニューレの交換を行う。 |
| 一時的ペースメーカの操作及び管理 | 医師の指示の下、手順書により、身体所見(血圧、自脈とペーシングとの調和、動悸の有無、めまい、呼吸困難感等)及び検査結果(心電図モニター所見等)等が医師から指示された病状の範囲にあることを確認し、ペースメーカの操作及び管理を行う。 |
| 一時的ペースメーカリードの抜去 | 医師の指示の下、手順書により、身体所見(血圧、自脈とペーシングとの調和、動悸の有無、めまい、呼吸困難感等)及び検査結果(心電図モニター所見等)等が医師から指示された病状の範囲にあることを確認し、経静脈的に挿入され右心室内に留置されているリードを抜去する。抜去部は、縫合、結紮閉鎖又は閉塞性ドレッシング剤の貼付を行う。縫合糸で固定されている場合は抜糸を行う。 |
| 経皮的心肺補助装置の操作及び管理 | 医師の指示の下、手順書により、身体所見(挿入部の状態、末梢冷感の有無、尿量等)、血行動態(収縮期圧、肺動脈 楔 入圧(PCWP)、心係数(CI)、混合静脈血酸素 飽和度(SvO2 ※ )、中心静脈圧(CVP)等)及び検査結果(活性化凝固時間(ACT)等)等が医師から指示された病状の範囲にあることを確認し、経皮的心肺補助装置(PCPS)の操作及び管理を行う。 ※:「v」 の上に 「-」 がつく |
| 大動脈内バルーンパンピングからの離脱を行うときの補助の頻度の調整 | 医師の指示の下、手順書により、身体所見(胸部症状、呼吸困難感の有無、尿量等)及び血行動態(血圧、肺動脈 楔 入圧(PCWP)、混合静脈血酸素飽和度(SvO2 ※ )、心係数(CI)等)等が医師から指示された病状の範囲にあることを確認し、大動脈内バルーンパンピング(IABP)離脱のための補助の頻度の調整を行う。 ※:「v」 の上に 「-」 がつく |
| 心 ドレーンの抜去 | 医師の指示の下、手順書により、身体所見(排液の性状や量、挿入部の状態、心タンポナーデ症状の有無等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、手術後の出血等の確認や液体等の貯留を予防するために挿入されている状況又は患者の病態が長期にわたって管理され安定している状況において、心 部へ挿入・留置されているドレーンを抜去する。抜去部は、縫合、結紮閉鎖又は閉塞性ドレッシング剤の貼付を行う。縫合糸で固定されている場合は抜糸を行う。 |
| 低圧胸腔内持続吸引器の吸引圧の設定及びその変更 | 医師の指示の下、手順書により、身体所見(呼吸状態、エアリークの有無、排液の性状や量等)及び検査結果(レントゲン所見等)等が医師から指示された病状の範囲にあることを確認し、吸引圧の設定及びその変更を行う。 |
| 胸腔ドレーンの抜去 | 医師の指示の下、手順書により、身体所見(呼吸状態、エアリークの有無、排液の性状や量、挿入部の状態等)及び検査結果(レントゲン所見等)等が医師から指示された病状の範囲にあることを確認し、手術後の出血等の確認や液体等の貯留を予防するために挿入されている状況又は患者の病態が長期にわたって管理され安定している状況において、胸腔内に挿入・留置されているドレーンを、患者の呼吸を誘導しながら抜去する。抜去部は、縫合又は結紮閉鎖する。縫合糸で固定されている場合は抜糸を行う。 |
| 腹腔ドレーンの抜去(腹腔内に留置された 刺針の抜針を含む。) | 医師の指示の下、手順書により、身体所見(排液の性状や量、腹痛の程度、挿入部の状態等)等が医師から指示された病状の範囲にあることを確認し、腹腔内に挿入・留置されているドレーン又は 刺針を抜去する。抜去部は、縫合、結紮閉鎖又は閉塞性ドレッシング剤の貼付を行う。縫合糸で固定されている場合は抜糸を行う。 |
| 胃ろうカテーテル若しくは腸ろうカテーテル又は胃ろうボタンの交換 | 医師の指示の下、手順書により、身体所見(ろう孔の破たんの有無、接着部や周囲の皮膚の状態、発熱の有無等)等が医師から指示された病状の範囲にあることを確認し、胃ろうカテーテル若しくは腸ろうカテーテル又は胃ろうボタンの交換を行う。 |
| 膀胱ろうカテーテルの交換 | 医師の指示の下、手順書により、身体所見(ろう孔の破たんの有無、接着部や周囲の皮膚の状態、発熱の有無等)等が医師から指示された病状の範囲にあることを確認し、膀胱ろうカテーテルの交換を行う。 |
| 中心静脈カテーテルの抜去 | 医師の指示の下、手順書により、身体所見(発熱の有無、食事摂取量等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、中心静脈に挿入されているカテーテルを引き抜き、止血するとともに、全長が抜去されたことを確認する。抜去部は、縫合、結紮閉鎖又は閉塞性ドレッシング剤の貼付を行う。縫合糸で固定されている場合は抜糸を行う。 |
| 末梢留置型中心静脈注射用カテーテルの挿入 | 医師の指示の下、手順書により、身体所見(末梢血管の状態に基づく末梢静脈点滴実施の困難さ、食事摂取量等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、超音波検査において 刺静脈を選択し、経皮的に肘静脈又は上腕静脈を 刺し、末梢留置型中心静脈注射用カテーテル(PICC)を挿入する。 |
| 又は慢性創傷の治療における血流のない壊死組織の除去 | 医師の指示の下、手順書により、身体所見(血流のない壊死組織の範囲、肉芽の形成状態、膿や 滲 出液の有無、 部周囲の皮膚の発赤の程度、感染徴候の有無等)、検査結果及び使用中の薬剤等が医師から指示された病状の範囲にあることを確認し、鎮痛が担保された状況において、血流のない遊離した壊死組織を滅菌ハサミ( 剪刀 )、滅菌 鑷子 等で取り除き、創洗浄、注射針を用いた 刺による排膿等を行う。出血があった場合は圧迫止血や双極性凝固器による止血処置を行う。 |
| 創傷に対する陰圧閉鎖療法 | 医師の指示の下、手順書により、身体所見(創部の深さ、創部の分泌物、壊死組織の有無、発赤、腫脹、 痛等)、血液検査結果及び使用中の薬剤等が医師から指示された病状の範囲にあることを確認し、創面全体を被覆剤で密封し、ドレナージ管を接続し吸引装置の陰圧の設定、モード(連続、間欠吸引)選択を行う。 |
| 創部ドレーンの抜去 | 医師の指示の下、手順書により、身体所見(排液の性状や量、挿入部の状態、発熱の有無等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、創部に挿入・留置されているドレーンを抜去する。抜去部は開放、ガーゼドレナージ又は閉塞性ドレッシング剤の貼付を行う。縫合糸で固定されている場合は抜糸を行う。 |
| 直接動脈 刺法による採血 | 医師の指示の下、手順書により、身体所見(呼吸状態、努力呼吸の有無等)及び検査結果(経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、経皮的に 骨動脈、上腕動脈、大腿動脈等を 刺し、動脈血を採取した後、針を抜き圧迫止血を行う。 |
| 骨動脈ラインの確保
|
医師の指示の下、手順書により、身体所見(呼吸状態、努力呼吸の有無、チアノーゼ等)及び検査結果(動脈血液ガス分析、経皮的動脈血酸素飽和度(SpO 2)等)等が医師から指示された病状の範囲にあることを確認し、経皮的に 骨動脈から 刺し、内 套 針に動脈血の逆流を確認後に針を進め、最終的に外 套 のカニューレのみを動脈内に押し進め留置する。 |
| 急性血液浄化療法における血液透析器又は血液透析 過器の操作及び管理 | 医師の指示の下、手順書により、身体所見(血圧、体重の変化、心電図モニター所見等)、検査結果(動脈血液ガス分析、血中尿素窒素(BUN)、カリウム値等)及び循環動態等が医師から指示された病状の範囲にあることを確認し、急性血液浄化療法における血液透析器又は血液透析 過装置の操作及び管理を行う。 |
| 持続点滴中の高カロリー輸液の投与量の調整 | 医師の指示の下、手順書により、身体所見(食事摂取量、栄養状態等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、持続点滴中の高カロリー輸液の投与量の調整を行う。 |
| 脱水症状に対する輸液による補正 | 医師の指示の下、手順書により、身体所見(食事摂取量、皮膚の乾燥の程度、排尿回数、発熱の有無、口渇や倦怠感の程度等)及び検査結果(電解質等)等が医師から指示された病状の範囲にあることを確認し、輸液による補正を行う。 |
| 感染徴候がある者に対する薬剤の臨時の投与 | 医師の指示の下、手順書により、身体所見(尿混濁の有無、発熱の程度等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、感染徴候時の薬剤を投与する。 |
| インスリンの投与量の調整 | 医師の指示の下、手順書(スライディングスケールは除く)により、身体所見(口渇、冷汗の程度、食事摂取量等)及び検査結果(血糖値等)等が医師から指示された病状の範囲にあることを確認し、インスリンの投与量の調整を行う。 |
| 硬膜外カテーテルによる鎮痛剤の投与及び投与量の調整 | 医師の指示の下、手順書により、身体所見( 痛の程度、嘔気や呼吸困難感の有無、血圧等)、術後経過(安静度の拡大等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、硬膜外カテーテルからの鎮痛剤の投与及び投与量の調整を行う(患者自己調節鎮痛法(PCA)を除く)。 |
| 持続点滴中のカテコラミンの投与量の調整 | 医師の指示の下、手順書により、身体所見(動悸の有無、尿量、血圧等)、血行動態及び検査結果等が医師から指示された病状の範囲にあることを確認し、持続点滴中のカテコラミン(注射薬)の投与量の調整を行う。 |
| 持続点滴中のナトリウム、カリウム又はクロールの投与量の調整 | 医師の指示の下、手順書により、身体所見(口渇や倦怠感の程度、不整脈の有無、尿量等)及び検査結果(電解質、酸塩基平衡等)等が医師から指示された病状の範囲にあることを確認し、持続点滴中のナトリウム、カリウム又はクロール(注射薬)の投与量の調整を行う。 |
| 持続点滴中の降圧剤の投与量の調整 | 医師の指示の下、手順書により、身体所見(意識レベル、尿量の変化、血圧等)及び検査結果等が医師から指示された病状の範囲にあることを確認し、持続点滴中の降圧剤(注射薬)の投与量の調整を行う。 |
| 持続点滴中の糖質輸液又は電解質輸液の投与量の調整 | 医師の指示の下、手順書により、身体所見(食事摂取量、栄養状態、尿量、水分摂取量、不感蒸泄等)等が医師から指示された病状の範囲にあることを確認し、持続点滴中の糖質輸液、電解質輸液の投与量の調整を行う。 |
| 持続点滴中の利尿剤の投与量の調整 | 医師の指示の下、手順書により、身体所見(口渇、血圧、尿量、水分摂取量、不感蒸泄等)及び検査結果(電解質等)等が医師から指示された病状の範囲にあることを確認し、持続点滴中の利尿剤(注射薬)の投与量の調整を行う。 |
| 抗けいれん剤の臨時の投与 | 医師の指示の下、手順書により、身体所見(発熱の程度、頭痛や嘔吐の有無、発作の様子等)及び既往の有無等が医師から指示された病状の範囲にあることを確認し、抗けいれん剤を投与する。 |
| 抗精神病薬の臨時の投与 | 医師の指示の下、手順書により、身体所見(興奮状態の程度や継続時間、せん妄の有無等)等が医師から指示された病状の範囲にあることを確認し、抗精神病薬を投与する。 |
| 抗不安薬の臨時の投与 | 医師の指示の下、手順書により、身体所見(不安の程度や継続時間等)等が医師から指示された病状の範囲にあることを確認し、抗不安薬を投与する。 |
| 抗癌剤その他の薬剤が血管外に漏出したときのステロイド薬の局所注射及び投与量の調整 | 医師の指示の下、手順書により、身体所見( 刺部位の皮膚の発赤や腫脹の程度、 痛の有無等)及び漏出した薬剤の量等が医師から指示された病状の範囲にあることを確認し、副腎皮質ステロイド薬(注射薬)の局所注射及び投与量の調整を行う。 |
引用:厚生労働省ホームページより
全ての分野・行為を全てうける必要はなく共通科目を受講後、1行為ずつ受講が可能のようです。全部受けるとなると気が遠くなりそうですね。
3.手順書とは
手順書は、医師又は歯科医師が看護師に診療の補助を行わせるために、その指示として作成する文書であって、「看護師に診療の補助を行わせる患者の病状の範囲」、「診療の補助の内容」等が定められているものです。
具体的に、手順書の記載事項としては、以下の事項となります。
1.看護師に診療の補助を行わせる患者の病状の範囲
2.診療の補助の内容
3.当該手順書に係る特定行為の対象となる患者
4.特定行為を行うときに確認すべき事項
5.医療の安全を確保するために医師又は歯科医師との連絡が必要となった場合の連絡体制
6.特定行為を行った後の医師又は歯科医師に対する報告の方法
なお、「3.当該手順書に係る特定行為の対象となる患者」とは、その手順書を適用する患者の状態を指し、患者は、医師又は歯科医師が手順書により指示を行う時点において特定されている必要があります。
手順書の具体的な内容については、1.から6.の手順書の記載事項に沿って、各医療現場において、必要に応じて看護師等と連携し、医師又は歯科医師があらかじめ作成することになっています。
また、各医療現場の判断で、記載事項以外の事項やその具体的内容を追加することもできます。
複雑な内容になっており研修でしっかりと理解する必要があると思います。
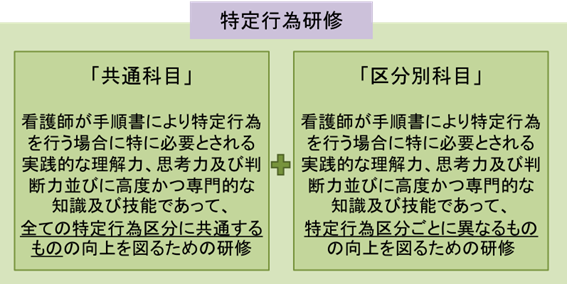
3.特定行為研修
共通科目と区分別科目に分かれます。
厚生労働省ホームページより
4.指定研修機関とは
1または2以上の特定行為区分に係る特定行為研修を行う学校・病院等で、厚生労働大臣が指定するものです。
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000087753_00005.html
5.まとめ
特定看護師や日本の診療看護師は医師に負担を減らすこと、そして看護師の判断である程度、タイムリーに医療行為を行い患者様の命を救ったり、重症化を防ぐために設立された資格だと思います。
将来的にアメリカのアシスタントドクターやアメリカの診療看護師(Nursepractitioner:NP)に近い存在になるのかもしれません。
日本でも医師の不在の施設、特別養護老人ホームや訪問看護ステーションにおいて特定看護師が管理者になるという制度がはじまるかもしれません。
私も来年から特定看護師になるべく研修に参加します。看護のそして医療のレベルを引き上げられるよう皆様と一緒に頑張れたらと思います。
そして私が特定看護師になるために読んだ本を紹介しておきます。私にはとてもわかりやすかったです。